Mycoplasma pneumoniae
- 2153
- 342
- Filip Augustyn
 Płuca zakażone mycoplasma pneumoniae, główną przyczyną atypowej zapalenia płuc
Płuca zakażone mycoplasma pneumoniae, główną przyczyną atypowej zapalenia płuc Co to jest Mycoplasma pneumoniae?
Mycoplasma pneumoniae Jest to główne bakterie tego gatunku Mycoplasma. Gatunek ten jest odpowiedzialny za wytwarzanie ponad 2 milionów infekcji płuc rocznie w Stanach Zjednoczonych.
Podczas infekcji przez Mycoplasma pneumoniae Jest wysoce zaraźliwy, tylko 3 do 10% zakażonych osób rozwija objawy kompatybilne z oskrzelem.
Jednak w większości przypadków istnieją łagodne objawy kliniczne, takie jak zapalenie gardła, zapalenie tracheobronocha, zapalenie oskrzelików i crup, podczas gdy inne są bezobjawowe.
Zakażenia z powodu tych bakterii mogą wystąpić przez cały rok, ale największa częstość występowania jest obserwowana pod koniec jesieni i zimą.
Zakażenie może pojawiać się w każdym wieku; Jednak najbardziej podatnymi grupami wiekowymi są dzieci w ciągu 5 lat, młodzież i młodzi dorośli.
Z przyczyn, które są nadal nieznane, dzieci poniżej 3 lat mają tendencję do rozwijania infekcji o wysokiej oddechu, podczas gdy starsze dzieci i dorośli częściej rozwijają zapalenie płuc.
Charakterystyka Mycoplasma pneumoniae
- Szczepy Mycoplasma pneumoniae Są antygénicznie jednorodne, co oznacza, że znany jest tylko serotyp.
- U tego gatunku jedynym znanym zbiornikiem jest człowiek. Jest ogólnie izolowany z dróg oddechowych, a jego obecność jest uważana za patologiczną.
- Jest to wymuszony mikroorganizm aerobowy.
- Rośnie w pożywkach hodowlanych zawierających sterol, puryny i pirymidyn. W uprawach In vitro Zwykle rosną bardzo powoli, z czasem regeneracji od 4 do 21 dni.
- Z biochemicznego punktu widzenia, Mycoplasma pneumoniae Glukoza fermenta z tworzeniem produktów kwasowych.
- Nie używa argininy i nie rozwija się nie.
- Jego optymalne zakresy pH od 6,5 do 7,5.
Taksonomia
- Domena: bakterie.
- Phylum: Firmicutes.
- Klasa: Mollicutes.
- Zamów: mykoplazmatale.
- Rodzina: Mycoplasmataceae.
- Płeć: Mycoplasma.
- Gatunek: Pneumoniae.
Morfologia
- Mycoplasma pneumoniae Jest to jedna z najmniejszych mikroorganizmów zdolnych do życia i rozmnażania pozakomórkowego. Jego rozmiar waha się od 150 do 200 nm.
- Nie ma ściany komórkowej, ograniczającą membranę trójminarną, która zapewnia elastyczność i pojemność polimorficzną, to znaczy może przyjmować różne formy.
- Brak ściany powoduje, że te mikroorganizmy nie można barwić barwieniem gramu (są one genetyczne Grama).
- Mają bardzo mały genom DNA (0.58 do 2.20 MB) w porównaniu do innych bakterii, które mają 4 genomy 4.64 MB.
Może ci służyć: León Hair: Charakterystyka, właściwości, uprawa- Kolonie Mycoplasma pneumoniae Mają powierzchnię granulozy z gęstym centrum zwykle zakopanym w agaru (odwrócony smażony jajo).
Współczynnik wirulencji
- Mycoplasma pneumoniae Ma białko 169 kDa związane z błoną o nazwie P1, która ma funkcję adhezyny. Te adhezyny wiążą się ze złożonymi oligosacharydami zawierającymi kwas sialowy i które znajdują się w wierzchołkowej części komórek nabłonka oskrzeli.
- Adhezyna wpływa na działanie rzęskowe i inicjuje proces, który prowadzi do obierania błony śluzowej, a następnie do reakcji zapalnej i wydzielania wysięków.
- Zapalenie charakteryzuje się obecnością limfocytów, komórek w osoczu i makrofagów, które mogą infiltrować i powodować pogrubienie ścian oskrzelioli i pęcherzyków płucnych.
- Wytwarza nadtlenek wodoru lokalnie, powodując cytopatyczny wpływ na nabłonek oddechu i rzęsek, jest odpowiedzialny za uporczywy kaszel.
- W tym gatunku nie znaleziono endotoksyn ani egzotoksyn.
Patogeneza i objawy kliniczne zapalenia płuc
Mycoplasma pneumoniae Jest przenoszony z jednej osoby na drugą poprzez zarażone aerozole wydzielania oddechów. Ponieważ transmisja jest powiązana z komórkami flagowymi, krople kropli muszą być duże, aby wystąpić rozpowszechnianie.
Okres inkubacji jest długi; waha się od dwóch do trzech tygodni.
Patogeneza
Zakażenie zaczyna się od adhezji mikroorganizmu do biorcy na powierzchni komórek nabłonkowych lub do rzęsek i mikrofonów komórek nabłonka oskrzelowego i pozostaje na powierzchni, stymulując szaliki komórek i zapalenie.
Ponieważ zaobserwowano, że choroba jest cięższa u dorosłych, uważa się, że objawy kliniczne i powikłania są spowodowane przesadną odpowiedzią immunologiczną na mikroorganizm.
Produkcja cytokin i modulowanej aktywacji limfocytów może zminimalizować chorobę, ale jeśli jest przesadzona, choroba pogarsza się poprzez rozwój zmian immunologicznych.
Oznacza to, że im bardziej energiczna odpowiedź immunologiczna za pośrednictwem komórek i stymulacji cytokin, tym poważniejsza będzie choroba kliniczna i zmiana płucna.
Z drugiej strony, czynniki immunopatogenne są prawdopodobnie zaangażowane w wiele dodatkowych powikłań płucnych, biorąc pod uwagę reaktywność krzyżową między ludzkimi antygenami i antygenami mikroorganizmu.
Objawy kliniczne
Zapalenie płuc może wpływać na górne, dolne lub oba drogi oddechowe. Objawy zwykle pojawiają się stopniowo przez kilka dni i mogą trwać przez tygodnie lub miesiące.
Zakażenie charakteryzuje się podstępnym początkiem, gorączką, cefaliagią, zapaleniem gardła, rumem i uporczywym kaszlem (zapalenie tracheobronieru) dzień i noc, może nawet wystąpić z otalgią.
Może ci służyć: Trichoderma hazianumKaszel jest na początku suchy i posiekany, z minimalną produkcją plwociny, która może następnie wystąpić z śluzem i ropą, i bardzo rzadko może zawierać krew.
Infekcja wpływa na tchawicę, oskrzela, oskrzela i tkankę perybronochialną i może rozciągnąć się na pęcherzyka pęcherzykowe i ściany.
W nieskomplikowanych przypadkach ostry okres gorączki trwa około tygodnia, podczas gdy kaszel i lenistwo mogą trwać dwa tygodnie lub nawet więcej.
Dzieci poniżej pięciu lat częściej objawiają Coriza i świszczące.
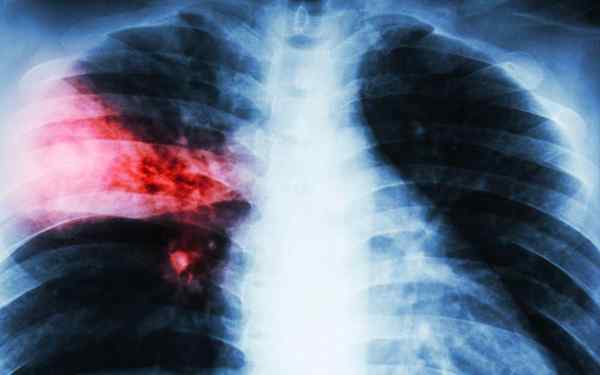
Radiografia klatki piersiowej
 Radiografia pokazująca grupę komórek jednojądrzastych wokół oskrzeli i oskrzeli
Radiografia pokazująca grupę komórek jednojądrzastych wokół oskrzeli i oskrzeli W radiografii klatki piersiowej znajduje się infiltrator komórek jednojądrzastych wokół oskrzeli i oskrzeli. Jednak wzorce radiograficzne mogą się znacznie różnić. Mogą pokazać zapalenie płuc peribronochialnych, Atletacsia, infiltraty guzkowe i limfadenopatie hiliary.
W 25% przypadków mogą wystąpić małe wycieki opłucnowe.
Zasadniczo infekcja jest zwykle poważna u pacjentów z immunosupresją, drepanocytarną lub z zespołem Downa, ignorując przyczynę w tym drugim przypadku.
Powikłania płucne
Komplikacje są rzadkie, w tym:
- Zapalenie opłucnej,
- Odma płucna,
- Zespol zaburzen oddychania,
- Ropień płucny.
Oprócz, Mycoplasma pneumoniae Może zaostrzyć inne choroby płuc, takie jak astma i przewlekła choroba płuc.
Powikłania pozapłucne
Jako komplikacje pozapłucne, które opisali:
- Stan skóry: Ciężki rumień wielopostaciowy, nudny rumień, erupcje maculopapularne lub pokrzywkowe, zespół Stevens-Johnsona, toksyczna nekroliza naskórka i różowy pityriysisis.
- Peryferyjne wazopazmy: zjawisko Raynaud.
- Niedokrwistość hemolityczna i żółtaczka: przez przeciwciała hemolityczne, zimny hemoglobinuria napadowa.
- Efekty sercowo -naczyniowe: zapalenie osierdzia, zapalenie mięśnia sercowego.
- Zaangażowanie ośrodkowego układu nerwowego: zapalenie mózgu, zapalenie rdzeniowe, zapalenie oponowe, neuropatie, deficyty motoryczne, zespół Guillain-Barre.
- Wpływ stawu: mięśnia, Arthralgia, zapalenie stawów.
- Wpływ oka: obrzęk Papila, zanik nerwu optycznego, wysięk siatkówki i krwotoki.
- Efekty nerek (są rzadkie): kłębuszkowe zapalenie nerek błonowe, zespół nerczycy, przejściowa proteinuria masowa, ostre śródmiąższowe zapalenie nerek, ostra niewydolność nerek, hemolityczny zespół moczkowy, izolowane krwiomotyw, zapalenie pęcherza lub zapalenie moczowe.
Infekcja przez Mycoplasma pneumoniae U pacjentów z immunosupresją
W przypadku osób z humoralnym i/lub komórkowym niedoborem odporności, są one bardziej predysponowane do cierpienia na cięższą chorobę z powodu tego mikroorganizmu.
Pacjenci z hipogammaglobulinemią.
Może ci służyć: Brucella meliTensisMycoplasma pneumoniae Może powodować ciężką chorobę u pacjentów z HIV, którzy mają odporność na depresję.
Należy zauważyć, że infekcja przez M. Pneumoniae Rozpowszechnianie piorta jest rzadkie, ale może się zdarzyć u tych pacjentów.
Diagnoza
Mikroorganizmy są w stanie wyzdrowieć w uprawach w fazie inkubacji, podczas choroby i po niej, nawet w obecności określonych przeciwciał.
Mycoplasma pneumoniae Rośnie w specjalnych mediach, takich jak pPLO (Pleuropneumonia jak organizm) do 37 ° C przez 48 do 96 godzin lub więcej.
Ponieważ jednak uprawa jest bardzo powolna, a barwienie plwociny Grama nie pomaga, diagnoza odbywa się głównie metodami serologicznymi lub za pomocą testów biologii molekularnej (PCR) w czasie konwencjonalnym lub w czasie rzeczywistym (PCR) (PCR).
Na poziomie serologicznym dostępne jest określenie określonych przeciwciał IgG i IgM.
Oprócz, M. Penumoniae indukuje tworzenie krioaglutynin, niespecyficznych przeciwciał, które łączą ludzkie zimne erytrocyty. Przeciwciała te pomagają w diagnozowaniu, ponieważ rosną w rekonwalescencji.
Leczenie
Początkowe objawy są zwykle rozwiązywane między 3 do 10 dni bez leczenia przeciwdrobnoustrojowego, podczas gdy odzyskiwanie nieprawidłowości radiologicznych jest zwykle powolne (od 3 do 4 tygodni lub więcej).
Jednak śmiertelne przypadki są rzadkie, to znaczy, że ich ewolucja jest łagodna i samowystarczalna. Jednak Twoja poprawa można przyspieszyć przy odpowiednim leczeniu.
Jednak chociaż leczenie poprawia objawy infekcji, mikroorganizm nie jest wyeliminowany z dróg oddechowych, ponieważ był w stanie wyodrębnić Mycoplasma pneumoniae Po 4 miesiącach odzyskania infekcji.
To może wyjaśnić nawroty i nawroty, pomimo odpowiedniego leczenia.
Wszystkie Mycoplasmas Są naturalnie odporne na beta -laktam i glikopeptydy, ponieważ nie mają ściany komórkowej, białego miejsca tych antybiotyków.
Sulfonamidy, trimetoprim, polimiksiny, kwas tyłkowy i ryfampicyna są również nieaktywne.
Mycoplasma pneumoniae Jest podatne na antybiotyki, które zakłócają syntezę białka lub DNA, takie jak tetracykliny, makrolidy i niektóre chinolony.
Wśród makrolidów azytromycyna jest najbardziej przydatna do mniejszych skutków ubocznych.
Zapobieganie i kontrola
Odporność na Mycoplasma Jest przejściowy, z tego powodu nie opracowano szczepionki, w związku z czym powtarzają się.
Jako miara zapobiegania masz izolację pacjenta i podejmujesz pomiary biologiczne podczas manipulowania przedmiotami i rzeczy chorego pacjenta.
Bibliografia
- Ryan KJ, Ray C. Sherris. Mikrobiologia medyczna. (6. edycja) Nowy Jork, U.S.DO. McGraw-Hill Editorial.
- Gómez G, Durán J, Chávez D, Roldán M. Mycoplasma pneumoniae Pneumonia: Prezentacja przypadku i krótki przegląd bibliograficzny. Med int Mex.
- Chaudhry R, Ghosh A, Chandolia A. Patogeneza Mycoplasma pneumoniae: aktualizacja. Indian J Med Microbiol.

