Sporothrix Schencii
- 3953
- 304
- Paweł Malinowski
 Sporothrix Schenckii to grzyb, który żyje na ziemi i powoduje chorobę znaną jako sporotroza
Sporothrix Schenckii to grzyb, który żyje na ziemi i powoduje chorobę znaną jako sporotroza Co jest Sporothrix Schencii?
Sporothrix Schencii Jest to saprofit, wszechobecny i dimorficzny grzyb, który żyje na ziemi i w rozkładaniu spraw organicznych. Jeśli zostanie on przypadkowo wprowadzony do człowieka, staje się producentem patogenów podskórnej mikozy zwanej sporotrozą.
Sporotroza jest chorobą kosmopolityczną, która występuje na obszarach umiarkowanych, tropikalnych i subtropikalnych. Żywa lub martwa roślinność to główny zbiornik grzyba. Taki materiał jest szczególnie niebezpieczny, jeśli chodzi o penetrujące przedmioty, takie jak odłamki, kolce lub szorstka kora, zdolne do spowodowania głębokich uszkodzeń skóry.
Osoby z najbardziej ryzykownym wypadkami traumatycznymi z zanieczyszczonym materiałem ekologicznym to głównie rolnicy, Vexts, Kwiatowcy, ogrodnicy, rolnicy i górnicy. Dlatego jest uważana za chorobę zawodową.
Zaobserwowano również, że płeć męska jest najbardziej dotknięta (75%), ponieważ jest najbardziej narażony. Choroba nie rozróżnia ras ani wieku.
Zasadniczo kończyny górne są najbardziej dotknięte, chociaż zmiana nastąpi w dowolnym miejscu, w którym występuje zaszczepienie grzyba, stając się jasne, że nie jest przekazywana z osoby na osobę.
Zwierzęta mogą również wpływać na ten mikroorganizm. Aby to zrobić, muszą ponieść traumę, która zaszczepią grzyba. Najbardziej dotknięte są konie, małpy, psy, bydło, szczury i myszy.
Charakterystyka Sporothrix Schencii
- Sporothrix Schencii Jest szeroko rozpowszechniony w środowisku, szczególnie na ziemi i materii organicznej (siano, mchu, róż, drzewa i powierzchnie kilku roślin).
- Choroba jest kosmopolityczna, ale jest głównie endemiczna w krajach takich jak Japonia, Australia, Meksyk, Urugwaj, Brazylia, Kolumbia, Peru i Gwatemala.
- Oprócz zaszczepienia grzyba przez traumę ciernie, co jest powszechne, opisano możliwość zaszczepienia ukąszeń zwierząt, ukąszeń owadów, pikastazos.
- Przedstawia pewne czynniki wirulencji. Wśród nich wyróżniają się:
- Adhezyny, które łączą grzyb białek pozakomórkowych (fibronektyna, elastyna i kolagen).
- Produkcja melaniny, która chroni ją przed niszczeniem oksydacyjnym w tkankach i wewnętrznych makrofagach.
- Proteazy, które są niezbędne do wzrostu grzybów In vivo.
Morfologia
- Jest to grzyb dimorficzny, ma zdolność przedstawienia się w kształcie formy w temperaturze pokojowej i w postaci drożdży 37 ° C.
Może ci służyć: Virous Amanita: Charakterystyka, taksonomia, reprodukcja, odżywianie- Kolonie kształtu pleśni zaczynają się jako białe punkty, które są następnie powiększane i stają się z sprężystą lub błoniastą konsystencją, szarawą białą, bez powietrza grzybni.
- Później stają się ciemnobrązowe na czarne w miarę starzenia się, ponieważ konidia wytwarzają melaninę. W końcu wyglądają mokry i pomarszczony wygląd.
- Mikroskopowo grzyb przedstawia cienki, hialino i tabicado grzybnia z siedzącymi mikrokonidiami, ułożonymi wzdłuż strzępek lub w postaci rozety, na krótkim konidioforze, podobnym do kwiatu margarita.
- Kształt pasożytniczego lub drożdży jest prezentowany jako małe komórki w klejnotach o zmiennym rozmiarze i wyglądu wrzecionowatym.
- Forma drożdży w kulturze rośnie jako różowe kolonie kremowej konsystencji. Jest to uzyskiwane przez siew bezpośrednią próbkę kliniczną w 37 ° C w agarze krwi lub podczas siewu fazy grzybni w tych samych warunkach, wykazując dymorfizm.
- W mikroskopowej obserwacji postaci drożdży obserwuje się komórki owalne, okrągłe lub wrzecionowate (kształt tytoniu) (tytoń).
Patogeneza
Grzyb nabywa się przez traumatyczną zaszczepienie (ciosami lub nakłucia) przez skórę materiałem zanieczyszczonym grzybem. Najczęstszym zdarzeniem jest uraz spowodowany przez nakłucie kręgosłupem lub odłamkiem w dłoni.
Wypadek wprowadza konidia w tkance podskórnej. Conidias wiążą się z zewnątrzkomórkową matrycą białka, taką jak fibronektyna, laminina i kolagen.
Występuje lokalne mnożenie grzyba i rozpoczyna powolny proces zapalny. Ta reakcja zapalna ma charakterystykę ziarniniakową i piogenną.
Następnie infekcja rozprzestrzenia się ścieżką naczyń limfatycznych z miejsca pochodzenia, gdzie zmiany zapalne są powtarzane w odstępach czasu.
Może ci służyć: chrysophytaZ drugiej strony, czasami (1% przypadków) rozpowszechnianie może wystąpić na inne sposoby. Można wpłynąć na kości, oczy, płuca i ośrodkowy układ nerwowy.
Rzadko infekcja staje się ogólnoustrojowa.
Patologia
Wyróżnia się trzy typy kliniczne: skórna sporotoza limfatyczna, zlokalizowana sporotyka skóry i rozprzestrzeniona sporotroza.
Skórna sporotroza limfatyczna
Jest to najczęstsza postać choroby. Po urazie trwa okres inkubacji od 3 do 21 dni, a czasem miesięcy.
Początkowa zmiana jest bezbolesną grudką, która stopniowo rośnie, dopóki nie zacznie owrzodzić się w środku. Po tygodniu lub dłużej naczynia limfatyczne puchnące i krwone lub guzkowe mogą pojawiać się wokół miejsca zaszczepienia lub wzdłuż naczynia limfatycznego.
Te guzki są zgodne z tym samym procesem, co początkowa zmiana, wrzod i przyjmuje ten sam wrzodziejący wygląd. Stąd wrzody stają się przewlekłe.
Znajduje się sporotroza skórna
Innym sposobem wystąpienia choroby jest ograniczony, ograniczony guzek, który nie wpływa na naczynia limfatyczne i nie rozprzestrzenia się. Ta zmiana wskazuje na pewną odporność na wcześniejszą infekcję odporności. Jest powszechny na obszarach endemicznych.
Rodzaj zmiany może się zmieniać, prezentując się jako obszary infiltrowane, obszary zapalenia pęcherzyków, guzkowe, papieskie lub zwięzłe zmiany. Pojawiają się na twarzy, szyi, bagażnika lub ramionach.
Rozpowszechniona sporotroza
Jest to stosunkowo rzadkie, występuje rozprzestrzenianie się krwiotwórcze, więc pojawia się duża liczba modułów podskórnych, twarde, rozpowszechniona w całym ciele.
Zmiany te zwiększają się, a następnie zmiękczają, a następnie, jeśli są potykane i pękają, przewlekle owrzodzenie trwałe wydzielanie. Ta infekcja wciąż się rozprzestrzenia, a pacjent wchodzi w grawitację, często powodując śmierć, jeśli nie jest leczony.
Położenie płuc sporotrozy jest na ogół wtórne do zmiany skóry. Jednak nie jest wykluczone, że inhalacja konidia może prowadzić do pierwotnej choroby płucnej, która jest następnie rozpowszechniona i ogólnoustrojowa.
Może ci służyć: Enterococcus faeciumDiagnoza
Próbowanie
Biopsja zamkniętych lub wysiękowych guzków (ropa) otwartych zmian.
Badanie mikroskopowe
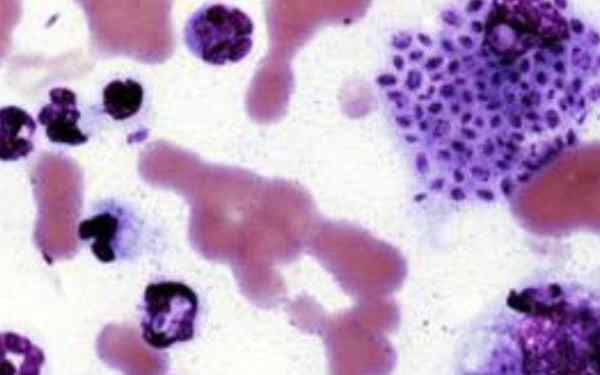
Próbki można farbować gomori-grocott, pas, hematoksylinę-eozyną lub gram, aby być w stanie obserwować drożdże charakterystycznie w postaci dodatkowego lub wewnątrzkomórkowego tytoniu, które są barwione czarnym.
W rzeczywistości trudno jest zaobserwować grzyb, ponieważ obrażenia mają słabą ilość mikroorganizmu, a kilka obecnych można mylić z fragmentami komórek nukrotycznych.
Jednak odkrycie ciał asteroidowych może znacznie prowadzić, co sugeruje obecność choroby. Ciało asteroid składa się z drożdży Sporothrix Schencii otoczony amorficznym materiałem eozynofilowym w układu promieniowym.
Biopsja ujawnia również niespecyficzny lub ziarniniakowy proces zapalny z infiltratem limfocytów, komórkami gigantycznymi, zwłóknieniem itp.
Przyciąć
Wzrost Sporothrix Schencii Jest stymulowany przez tiaminę, pirymidyn i biotynę.
Próbkę można wysiewać w agarze Sabouraud dekstrozy tylko wtedy, gdy zmiana jest zamknięta lub zawiera chloramfenikol lub cykloheksymid w obrażeniach otwartych w 28 ° C i inkubacja przez 4 do 6 dni. Po tym czasie zostaną opracowane kolonie pleśni.
Aby zademonstrować dymorfizm, możesz zasnąć nitkowaty kształt w serca. Proces ten może wymagać kilku powtórzeń, aby odnieść sukces.
Techniki biologii molekularnej
Do diagnozy choroby można zastosować technikę reakcji łańcuchowej polimerazy (PCR).
Leczenie
Choroba leczono przez długi czas roztworem jodku potasu. Dziś jest leczony itrakonazolem dla wszystkich form choroby.
Jednak infekcja płuc lub ogólnoustrojowa dodatkowo wymaga amfoterycyny B, a następnie następuje z itrakonazolem.
Kobiety w ciąży są leczone amfoterycyną B.
Leczenie musi być spełnione od 3 do 6 miesięcy.
Bibliografia
- Ryan, k.J., Ray, c. Sherris. Mikrobiologia medyczna, McGraw-Hill
- Koneman, e., Allen, s., Janda, w., Schreckenberger, s. 1., Winn, w. Diagnoza mikrobiologiczna. Argentyna, Panamerican Editorial S.DO.

