Funkcje aldosteronu, synteza, mechanizm działania
- 2673
- 732
- Filip Augustyn
Aldosteron, Znany również jako elektrokortyna, jest hormonem steroidowym (pochodzącym z perhydrofenantreno cyklopentano) syntetyzowaną przez kłębuszkową część kory nadnerczy i jest związany z kontrolą poziomu sodu, potasu i wody w płynie zewnątrzkomórkowym w płynie zewnątrzkomórkowym.
Wszystkie hormony steroidowe są syntetyzowane z cholesterolu, które mogą pochodzić z trzech źródeł: z diety (prawie 80%), z octanu lub z rezerw estrów cholesterolu posiadających tkanki wytwarzające te hormony (tkanki steroidogenne).
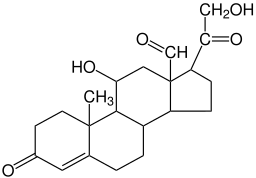
 Struktura chemiczna hormonu aldosteronu (źródło: Wesalius [domena publiczna] za pośrednictwem Wikimedia Commons)
Struktura chemiczna hormonu aldosteronu (źródło: Wesalius [domena publiczna] za pośrednictwem Wikimedia Commons) Cholesterol, który wchodzi z dietą, jest transportowany w osoczu krwi ludzi przez lipoproteiny o niskiej gęstości lub LDL (angielski Lipoproteina o niskiej gęstości) i jest wprowadzany do komórek przez specyficzne mechanizmy endocytozy.
Globuliny albuminy i osocza (białka krwi) działają jako transportery hormonów steroidowych. Transport aldosteronu podaje mechanizm niespecyficzny i około 50% aldosteronu w osoczu.
Wzrost hormonu ACTH lub adrenookortyfiny, angiotensyny i potasu w osoczu, spadek sodu w osoczu i czynnik natriuretyczny przedsionkowy, to niektóre z czynników, które stymulują syntezę i wyzwolenie aldosteronu.
Hormon ten uczestniczy w indukcji wchłaniania sodu w przewodzie zbierającym nerki, zwiększając jego wejście przez kanały sodowe tego kanału. Podobnie, wyjście nerkowe i wydalanie potasu i H jest promowane+.
Normalne wartości aldosteronu w osoczu zależą od spożycia sodu; Różnią się od 80-250 pmol/l i mogą osiągnąć do 300-900 mmol/l u pacjentów z dietą o wysokiej diecie sodu.
[TOC]
Funkcje
Główną funkcją aldosteronu jest regulacja poziomów Na+ i wody płynu pozakomórkowego, a także regulacja wydzielania K+ i H+ przez nerki i modyfikowanie wydzielania jonów w innych tkankach, takich jak gruczoły ślinowe, błona śluzowa jelit i gruczołów i gruczołów. pot.
Aldosteron sprzyja wchłanianiu nerek sodu i wydalanie potasu i wodorionów, w rezultacie zachowuje się sód, a eliminacja moczu potasu i wodorionów. Woda jest wchłaniana wraz z sodem w celu osmotycznego efektu.
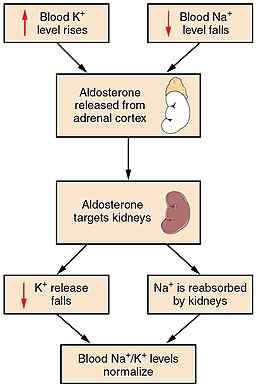 Reprezentatywny schemat mechanizmu sprzężenia zwrotnego aldosteronu (źródło: Openx College [CC przez 3.0 (https: // creativeCommons.Org/licencje/według/3.0)] przez Wikimedia Commons)
Reprezentatywny schemat mechanizmu sprzężenia zwrotnego aldosteronu (źródło: Openx College [CC przez 3.0 (https: // creativeCommons.Org/licencje/według/3.0)] przez Wikimedia Commons) Ponieważ zarządza elektrolitami, hormon ten nazywa się również nadnerczą hormonu mineralokortykoidalnego. Jest to najpotężniejszy naturalny mineralokortykoid i jest transportowany w osoczu krwi swobodnie lub związany z niektórymi białkami.
Może ci służyć: bulion sojowy trypticaseína: co to jest, podkład, przygotowanie, użycieŚrednia żywotność aldosteronu wynosi około 15 do 20 minut, a wątroba jest odpowiedzialna za szybką eliminację poprzez tworzenie metabolitu z aldosteronu, który nazywa się 3-glukuronidowym tetrahydroksy aldosteron, który jest następnie eliminowany przez nerkę przez mocz.
Synteza
Nazwa chemiczna aldosteronu to 11β, 21-dihydroksy-3,20-diokso-4-end-18-al. Jego synteza jest przeprowadzana w komórkach kłębuszkowej lub podczelnej powierzchni kory nadnerczy (bardzo ważne gruczoły znajdujące się w górnym obszarze nerek).
Synteza aldosteronu zaczyna się od transportu cholesterolu z cytosolu komórkowego do wnętrza mitochondriów.
Pierwszym krokiem jest konwersja cholesterolu w ciążę.
Transport cholesterolu do cytosolu wodnego, gdzie jest niewiele rozpuszczalny, jest podawany za pomocą białka nośnego sterolu znanego jako białko nośne „2” lub SPD-2 lub SPD-2. Jest to białko odpowiedzialne za transport cholesterolu do mitochondriów.
Inne białko zwane gwiazdą (natychmiastowy regulator steroidogenny) umożliwia wejście cholesterolu do przestrzeni międzybłonowej (przez zewnętrzną błonę mitochondriów).
 Synteza aldosteronu (źródło: Calvero [CC BY-SA 3.0 (https: // creativeCommons.Org/licencje/by-sa/3.0)] przez Wikimedia Commons)
Synteza aldosteronu (źródło: Calvero [CC BY-SA 3.0 (https: // creativeCommons.Org/licencje/by-sa/3.0)] przez Wikimedia Commons) W mitochondriach większość enzymów steroidogennych jest częścią kompleksu oksydazy cytochromu P450.
Konwersja cholesterolu w crocker jest podawana przez enzym podziałowy łańcucha cholesterolu, lepiej znanego jako P450SCC. Enzymy tego typu przecinają łańcuch boczny cholesterolu w mitochondriach, a także wodroksylacje w pozycjach 20α i 22 oraz związek między węgle 20-22.
Enzymy 3β-HSD (dehydrogenaza 3 β-hydroksiesteroid) i δ5,4isomerazy, które nie są częścią kompleksu P450, pośredniczą odpowiednio w transformacji ciąży w progesteronie przez hydroksylację i izomeryzację izomeryzacyjną.
Ta reakcja występuje w retikulum endoplazmatycznym komórek wytwarzających aldosteron w korze nadnerczy.
Enzym P450C21 to 21-hydroksylaza, która przekształca progesteron w 11-dekonortykosteron, który jest następnie hydroksylowany przez 11β-hydroksylazę i staje się kortykosteronem.
Enzym 18-hydroksylaza lub synteza aldosteronu przekształca hydroksylację do kortykosteronu w 18-hydroksychiteronoteronie, która, zmieniając alkohol w pozycji 18 dla grupy aldehydowej, daje aldosteron.
Może ci służyć: protocourationJak indukowane jest wydzielanie?
Zarówno wydzielanie, jak i funkcja aldosteronu zależą od kilku elementów, między którymi są czynnik natriuretyczny lub FNA i angiotensyna II. FNA jest hormonem peptydowym syntetyzowanym przez mięsień przedsionkowy i wydzielany przez te komórki w odpowiedzi na rozciąganie przedsionków.
Inne czynniki, choć mniej potężne, są również związane z wydzielaniem aldosteronu i są to: hormon adrenokortyfiny (ACTH), sód i potas w osoczu.
ACTH lub adrenokortyfina jest hormonem wytwarzanym przez przysadkę. Jego wydzielanie jest stymulowane przez hormon uwalniający CRH lub kortykotropinę, który jest syntetyzowanym hormonem i uwalniany przez podwzgórze i jest częścią osi podwzgórza-histofizy-hipofizy-nadnercz.
Mechanizm regulacji tej osi nadnerczy-hipofizy podwzgórza-hypofizy jest mechanizmem ujemnego sprzężenia zwrotnego, w którym końcowe produkty stymulacji hamują wydzielanie różnych hormonów tej osi.
Wzrost angiotensyny II jest spowodowany stymulacją wydzielania reniny przez ziarniste komórki nerkowego aparatu scalomerularnego. Komórki te wydzielają Reninę stymulowaną przez kilka czynników, takich jak:
- Zmniejszenie ciśnienia perfuzji nerkowej
- Zmiany składu płynu rurowego, który kąpie gęstą plamkę w nerce lub
- Stymulacja przyjaznych nerwów nerkowych i innych czynników
Renin jest enzymem proteolitycznym, który łamie angiotensynogen i sprawia, że angiotensyna I, która jest przekształcana w angiotensynę II przez enzym nawrócony angiotensyna II. Angiotensyna II, jak omówiono, stymuluje wyzwolenie aldosteronu.
Jeśli spożycie sodu wzrośnie, objętość w osoczu wzrasta, a to z kolei, odzwierciedla, zmniejsza ton współczulny nerek, co również zmniejsza produkcję reniny i angiotensyny. Wzrost objętości w osoczu powoduje wzrost wydzielania FNA.
Zarówno spadek angiotensyny II, jak i wzrost FNA powodują spadek wydzielania aldosteronu, co z kolei zwiększa wydalanie nerek sodu i wody, a tym samym reguluje stężenie tego jonu w stosunku do zmian jego zużycia.
Mechanizmy działania
Głównym białym organem aldosteronu jest nerka, w szczególności kanalika kolekcjonerska i dystalna kanalika.
W tym obszarze aldosteron wchodzi do komórek i łączy odbiornik wewnątrzkomórkowy. Kompleks wiążący aldosteron i odbiornik rozprzestrzeniły się w kierunku jądra i rozpoczyna się funkcje hormonalne.
Może ci służyć: czwartorzędni konsumenciZdolność aldosteronu do zwiększania wchłaniania sodu wynika z kilku mechanizmów. Hormon ten zwiększa liczbę kanałów sodowych na krawędzi światła komórek kanalików kolektora.
Z jednej strony dzieje się to, ponieważ stymuluje prezentację tych kanałów na powierzchni dystalnych komórek rurowych i kanalików kolekcjonerskich, a z drugiej strony, ponieważ zwiększa syntezę tego samego.
Aldosteron pośrednio stymuluje pompę sodu/potasu na powierzchni podstawno -bocznej komórek kanalików zbierających. Pompa ta wciąga sód do płynu śródmiąższowego, który ułatwia wejście sodu do komórki kanalikowej, utrzymując gradient elektrochemiczny podwyższony dla tego jonu.
Podobnie, ilość sodu wchłaniania zależy od obciążenia. Im więcej sodu płyn, który wchodzi, tym więcej rurki zbierającej sód zostanie wchłonięta, ponieważ im większy transakoniczny potencjał elektrochemiczny, który popycha sód. Wzrasta to przez aldosteron.
Wartości normalne
Normalne wartości aldosteronu w osoczu krwi zależą od spożycia sodu i pozycji ciała, w której jest mierzone.
W pozycji warstwowej (leżak grzbietowej) i zgłoszony w systemie międzynarodowym (SI), z wysokim spożyciem sodu (od 100 do 200 meq/dzień sodu), wartości wahają się od 80 do 250 pmol/l, które, które, pod jednostkami konwencjonalnymi wyniesie 3 do 9 ng/dl.
 „Graficzna reprezentacja pozycji grzbietowej/na wznak (źródło: Bruceblaus [CC przez 4.0 (https: // creativeCommons.Org/licencje/według/4.0)] przez Wikimedia Commons)
„Graficzna reprezentacja pozycji grzbietowej/na wznak (źródło: Bruceblaus [CC przez 4.0 (https: // creativeCommons.Org/licencje/według/4.0)] przez Wikimedia Commons) W pozycji leżącej (leżak grzbietowy) z niskim spożyciem sodu (10 MEQ/Dzień Sodu), wartości normalne wynoszą od 300-900 mmol/l (tak) i 12-36 ng/dl w jednostkach konwencjonalnych.
W pozycji stojącej i wysokim spożyciu sodu wartości wahają się od 100 do 800 mmol/l (tak) i od 4 do 30 ng/dl. W tej samej pozycji, ale przy niskim spożyciu sodu, wartości normalne wynoszą od 450 do 3800 mmol/l (tak) lub między 17 a 137 ng/dl w jednostkach konwencjonalnych.
Jednak każde laboratorium zgłasza wartości normalne zgodnie z zastosowaną metodą pomiaru.
Bibliografia
- Gardner, zm. G., Shoback, d., & Greenspan, f. S. (2007). Podstawowa i kliniczna endokrynologia Greenspan. McGraw-Hill Medical,
- Murray, r. K., Granner, zm. K., Mayes, str., & Rodwell, V. (2009). Ilustrowana biochemia Harpera. 28 (P. 588). Nowy Jork: McGraw-Hill.
- Booth, r. I., Johnson, J. P., I Stockand, J. D. (2002). Aldosteron. Postęp w edukacji fizjologii, 26(1), 8-20.
- Connell, J. M., I Davies i. (2005). Nowa biologia aldosteronu. Journal of Endocrinology, 186(1), 1-20.
- Ganong, w. F., & Barrett, k. I. (2012). Przegląd fizjologii medycznej Ganong. McGraw-Hill Medical.
- « Charakterystyka kwasu giberélicznego, synteza, funkcje
- Otrzymanie kwasu ferulowego, funkcje, zastosowania »

