Charakterystyka kości, struktura, formacja i wzrost
- 3225
- 1003
- Marianna Czarnecki
On tkana kość to ten, który komponuje kości. Kość, wraz z szkliwa i zębiny, są najtrudniejszymi substancjami w ciele zwierząt. Kości tworzą struktury, które chronią istotne narządy: mózg jest chroniony przez czaszkę, rdzeń kręgowy przez kręgosłup, a serce i płuca przechodzą przez klatkę piersiową.
Kości służą również jako „dźwignie” dla włożonych do nich mięśni, pomnożając siłę generowaną przez mięśnie podczas wykonywania ruchów. Sztywność zapewniana przez kości umożliwia lokomocję i podparcie obciążeń przeciwko grawitacji.
 Komórki tkanki kostnej (źródło: OpenStax College [CC BY-SA 3.0 (https: // creativeCommons.Org/licencje/by-sa/3.0)] przez Wikimedia Commons)
Komórki tkanki kostnej (źródło: OpenStax College [CC BY-SA 3.0 (https: // creativeCommons.Org/licencje/by-sa/3.0)] przez Wikimedia Commons) Kość jest dynamiczną żywą tkaniną, która stale się zmienia, a zmiany te są stymulowane przez ciśnienie i napięcia, na które ta tkanka jest poddawana. Na przykład ciśnienie stymuluje resorpcję (zniszczenie), a napięcie może stymulować tworzenie nowych kości.
Kości stanowią główny depozyt wapnia i fosforu organizmu: prawie 99% całkowitego wapnia ludzkiego ciała jest przechowywane w tkance kostnej. Całkowita masa kości różni się przez całe życie zwierzęcia. Podczas fazy wzrostu tworzenie kości przekracza resorpcję (zniszczenie), a szkielet rośnie i rozwija.
Początkowo jego długość wzrasta, a następnie grubość, osiągając maksimum od 20 do 30 lat u ludzi. U dorosłych (do około 50 lat) istnieje równowaga między tworzeniem a resorpcją kości.
Równowaga ta jest dana przez proces zastępujący, znany jako „przebudowa kości”, co wpływa na rok od 10% do 12% całkowitej masy kości. Następnie rozpoczyna się proces zwyrodnieniowy, w którym resorpcja przekracza powstawanie, a masa kości powoli maleje.
[TOC]
Charakterystyka i struktura
Kość ma centralną wnękę zwaną jamę rdzeniową, w której mieści się szpik kostny, tkanka krwiotwórcza, to znaczy tkanka tworząca krwinki. Struktury te są objęte periosteum, z wyjątkiem obszarów odpowiadających stawom maziowym.
Periosteium ma zewnętrzną warstwę włóknistej gęstej tkanki łącznej i wewnętrzną warstwę z komórkami osteogennymi, które są komórkami tworzącymi kości lub komórki osteoprogenu.
Centralna część kości jest tapicerowana cienką i wyspecjalizowaną monolają komórek tkanek łącznych. Endostio ma osteoprogen i komórki osteoblastów. Kość w ten sposób tapicerowała, ma swoje komórki zintegrowane z matrycą [F1] [F2] pozakomórkowym zwapnionym.
Komórki osteoprogenitorów różnią się osteoblastami i są odpowiedzialne za wydzielanie matrycy kostnej. Po otoczeniu macierzy komórki te są inaktywowane, a nazwa osteocytów jest inaktywowana.
Przestrzenie zajmowane przez osteocyty w matrycy są nazywane laguonami.
90% macierzy organicznej powstaje według włókien kolagenowych typu I, białko strukturalne występujące również w ścięgnach i skórze, a reszta to jednorodna żelowa substancja zwana substancją podstawową.
Kompaktowa kość i gąbczaste kość
Włókna kolagenowe matrycy są ułożone w dużych wiązkach, a w zwartej kości włókna te tworzą koncentryczne warstwy wokół kanałów, przez które biegają naczynia krwionośne i włókien nerwowych (kanały Havers) (Havers). Warstwy te tworzą cylindry znane jako „osteony”.
Każdy osteon jest ograniczony przez linię cementacyjną utworzoną przez fundamentalną substancję zwapnioną kilkoma włóknami kolagenowymi i odżywia naczynia, które znajdują się w kanałach Hovers.
W gąbczastej kości powstają duże płytki lub spikule, a komórki odżywia się przez dyfuzję płynu pozakomórkowego kości do trabkulae.
Składniki nieorganiczne matrycy stanowią około 65% suchej masy kości i powstają głównie przez wapń i fosfor, oprócz niektórych pierwiastków, takich jak sód, potas, magnez, cytrynian i wodorowęglan, między innymi,.
Może ci służyć: Merochippus: Charakterystyka, reprodukcja, odżywianie, taksonomiaWapń i fosfor tworzą kryształy hydroksyapatytu [CA10 (PO4) 6 (OH) 2]. Fosforan wapnia występuje również w postaci amorficznej.
Kryształy hydroksyapatytu są ułożone w porządku.
Tworzenie i wzrost kości
Kości czaszki są tworzone przez proces znany jako „śródbłonowe kostium” ”. Zamiast tego długie kości są najpierw modelowane w chrząstce, a następnie przekształcane w kości przez kostkę, która rozpoczyna się w przepiwce kości i nazywa się „skostaniem końcowym”.
Większość płaskich kości rozwija się i rośnie w wyniku tworzenia kości i śródbłonka. Proces ten występuje w bardzo unaczynionej tkance mezenchymalnej, w której komórki mezenchymalne różnią się osteoblastami, które zaczynają wytwarzać matrycę kostną.
W ten sposób powstaje sieć spikule i trabkulae, których powierzchnie są zamieszkane przez osteoblasty. Te początkowe regiony osteogenezy są nazywane pierwotnym centrum skostnizacji. To tworzy podstawową kość z losowo zorientowanymi włóknami kolagenowymi.
Następnie występują zwapnienie i osteoblasty uwięzione w matrycy, stają się osteocytami, których rozszerzenia powodują kanały. Ponieważ sieci trabekularne tworzą się jak gąbka, naczyniowa tkanka łączna powoduje wzrost szpiku kostnego.
Dodanie trabkuli peryferyjnej zwiększa rozmiar kości. W kości potylicznej (kości czaszki w strefie tylnej) istnieje kilka centrów skostów, które łączą się, tworząc pojedynczą kość.
U noworodków instalacja hydrauliczna między kośćmi przednimi i ciemieniowymi są strefami kostwaństwa, które nie zostały jeszcze połączone.
Kompaktowe tworzenie kości
Mesenquimatous Tissue Regions, które pozostają bez wapnia w częściach wewnętrznych i zewnętrznych, utworzą okołoosteum i endostio. Gąbczaste obszary kości bezpośrednio do okostnej i duramadre staną się kompaktową kością i utworzy wewnętrzną i zewnętrzną tabelę płaskiej kości.
Podczas wzrostu, w długich kościach, obszary specjalizujące się w epifysach są oddzielone od przepony przez bardzo aktywną płytkę chrząstki zwaną płytką epifysową.
Długość kości wzrasta do tego stopnia, że ta płyta składa nową kość na każdym końcu przepony. Rozmiar płyty epifysealowej jest proporcjonalny do tempa wzrostu i wpływa na kilka hormonów.
Rozporządzenie
Wśród hormonów modulujących tę płytkę jest hormon wzrostu (GH) uwalniany przez poprzedni wzrost przysadki podobny do insuliny typu I (IGF-I) wytwarzany przez wątrobę.
Podczas gdy wskaźnik aktywności mitotycznej w strefie proliferacji jest podobny do szybkości resorpcji kości w tym obszarze, wielkość płytki epifysealnej pozostaje stała, a kość nadal rośnie.
Po 20 latach aktywność mitotyczna zmniejsza się, a strefa skostniania dociera do strefy chrząstki, łącząc rdzeniowe wnęki.
Wzrost podłużny kości kończy się, gdy nastąpi zamknięcie nasadki, to znaczy, gdy przepiara jest połączona z epiphysami. Zamknięcie objawienia jest zgodne z uporządkowaną tymczasową sekwencją, która kończy się ostatnim zamknięciem po dojrzewaniu.
Wzrost szerokości długiej kości jest wytwarzany przez wzrost apostołowy, który jest wynikiem różnicowania komórek osteoprogentorowych wewnętrznej warstwy okostnej w osteoblastach, które wydzielają matrycę kostną do podgaperii obszarów kupyzy.
Przebudowa kości
Przez całe życie istoty ludzkiej kość jest stale zastępuje się procesami formacji i resorpcji, to znaczy zniszczenia starej kości i tworzenia się nowej kości.
Może ci służyć: sinaloa flora i fauna: bardziej popularne zwierzęta i roślinyU niemowląt wapń cierpi na 100% roczną wymianę, podczas gdy u dorosłych wynosi to tylko 18% rocznie. Te procesy resorpcji i tworzenia lub wymiany nazywane są przebudową kości.
Przebudowa zaczyna się od działania osteoklastów, które niszczą kości i pozostawiają rozszczep, które są następnie atakowane przez osteoblasty. Te osteoblasty wydzielają matrycę, która zostanie skostniona i powoduje powstanie nowej kości. Ten cykl wymaga średnio ponad 100 dni.
W danym momencie mniej więcej 5% całej masy kości szkieletu jest w trakcie przebudowy. To implikuje udział około dwóch milionów jednostek przebudowy.
Różnice w przebudowie zwartej i gąbczastej kości
Roczna kompaktowa wskaźnik przebudowy kości wynosi 4 %, a gąbczasta kość wynosi 20 %.
Różnica między szybkościami przebudowy dwóch rodzajów kości jest najprawdopodobniej spowodowana gąbczastą kością kontaktową ze szpikiem kostnym i wpływają bezpośrednio komórki z aktywnością parakrynową wspomnianego rdzenia.
Przeciwnie, komórki osteoprogenów kompaktowych kości znajdują się w kanałach nośnych i wewnętrznych warstwach okostnej, z dala od komórek szpiku kostnego i zależą od początku przebudowy hormonów, które pojawiają się hormony krwią.
Wiele z nich to czynniki hormonalne i białkowe zaangażowane w aktywność osteoblastów i osteoklastów w przebudowie kości, jednak nie było możliwe jasne wyjaśnienie funkcji każdego z nich.
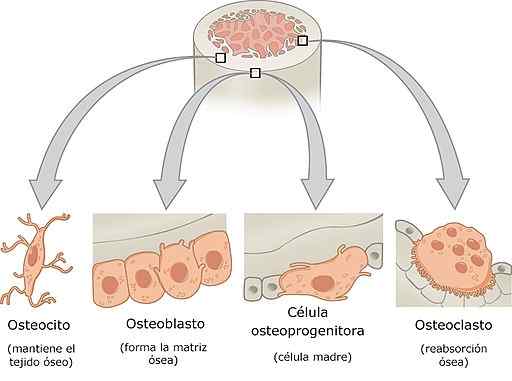
Komórki kości
-Rodzaje komórek kostnych i ich cechy
Komórki kostne to komórki osteoprogenitorowe, osteoblasty, osteocyty i osteoklasty. Każda z tych komórek ma szczególne funkcje w fizjologii kości i ma bardzo zróżnicowane cechy histologiczne.
Osteoblasty, osteocyty i osteoklasty razem tworzą jednostkę modelu kostnego.
Komórki osteoprogenu lub osteogenne
Komórki te znajdują się w wewnętrznej warstwie okostnej i w Endostio. Pochodzą z embrionalnego mezenchymu i mogą powodować różnicowanie, osteoblasty. W pewnych warunkach stresowych mogą również różnicować w komórkach chondrogenowych.
Są to komórki w kształcie wrzeciona z owalnym jądrem, rzadka cytoplazma, z niewielkim szorstkim retikulum endoplazmatycznym (RER) i słabo rozwiniętym urządzeniem Golgiego. Mają obfite rybosomy i są bardzo aktywne w okresie wzrostu kości.
Osteoblasty
Osteoklasty są komórkami pochodzącymi z komórek osteogennych. Są odpowiedzialne za syntetyzację macierzy organicznej kości, to znaczy kolagen, proteoglikany i glikoproteiny. Są one ułożone w warstwy nałożone na powierzchnię kości.
Jego jądro znajduje się po przeciwnej stronie części wydzielniczej bogatej w pęcherzyki. Mają obficie i dobrze rozwinięte urządzenie Golgiego. Mają krótkie projekcje lub rozszerzenia, które nawiązują kontakt z innymi sąsiednimi osteoblastami. Inne długie rozszerzenia łączą je z osteocytami.
Ponieważ osteoblasty wydzielają rodzica.
Chociaż większość matrycy kostnej jest zwapniona, wokół każdego osteoblastu, a nawet każdego osteocytu, istnieje cienka warstwa nieokalcjowanej matrycy kostnej, która otrzymuje nazwę osteoidu i która oddziela te komórki od zwapnionej matrycy.
W błonie komórkowej osteoblastów istnieją różne rodzaje receptorów. Spośród tych receptorów najważniejsze jest odbiornik hormonu przytarczyc (PTH), który stymuluje wydzielanie stymulującego czynnika osteoklastu, który promuje resorpcję kości.
Osteoblasty mogą również wydzielić enzymy zdolne do usuwania osteoidu, a tym samym umieszczania osteoklastów z zwapnioną powierzchnią kości, aby rozpocząć resorpcję.
Osteocyty
Są to komórki pochodzące z nieaktywnych osteoblastów i nazywane są dojrzałymi komórkami kostnymi. Są zatrudnieni w wyżej wymienionych występach zwapnionej macierzy kostnej. Jest ich między 20.000 do 30.000 osteocytów na milimetr sześcienny kości.
Może ci służyć: fosfatydylocholina: synteza, struktura, funkcje, właściwościZ laguonów osteocyty promieniują rozszerzenia cytoplazmatyczne, które łączą je ze sobą, tworząc związki śródmiąższowe, dla których jony i małe cząsteczki można wymieniać między komórkami między komórkami.
Osteocyty są spłaszczonymi komórkami, z płaskimi i kilkoma organelami cytoplazmatycznymi. Są zdolne do wydzielania substancji przeciwko bodźcom mechanicznym, które powodują napięcie kości (mechanio transdukcji).
Przestrzeń otaczająca osteocyty w lagunach nazywana jest przestrzenią periosteocytową i jest pełna płynu pozakomórkowego w nieokalowanej matrycy. Szacuje się, że powierzchnia ścian periosteocytów wynosi około 5000 m2 i w której znajduje się objętość około 1,3 litra płynu pozakomórkowego.
Ta ciecz jest narażona na około 20 g wymiennego wapnia, które można wchłaniać do potoku krążenia ze ścian tych przestrzeni, co przyczynia się do utrzymania figur krwi wapnia.
Osteoklasty
Komórki te pochodzą z tych samych komórek progenitorowych, co makrofagi tkankowe i krążące monocyty; Są one występujące w szpiku kostnym i są komórkami progenitorowymi granulocytów i makrofagów (GM-CFU).
Myitoza tych komórek progenitorowych jest stymulowana przez czynniki stymulujące kolonii makrofagów i w obecności kości, prekursory te łączą się i tworzą komórki wielojądrzaste.
Osteoklast to duża, wielosmowa i mobilna komórka. Mierzy około 150 μm i może mieć do 50 jąder. Ma obszar podstawowy, w którym znajdują się jądra i organelle, krawędź szczotki w kontakcie z zwapnioną kością, przezroczyste obszary peryferyjne do krawędzi szczotki i obszarem pęcherzyków.
Główną funkcją tych komórek jest resorpcja kości. Po wykonaniu swojej funkcji cierpią apoptozę (zaprogramowana śmierć komórki) i umierają. Aby zainicjować proces resorpcji kości, osteoklast przylega do kości przez kompleksowe białka.
Następnie protony bomb, które są zależne od H+, przesuwają się z endosomów do wnętrza membrany na krawędzi szczotki i zakwaszają pożywkę, aż pH spadnie około 4.
Hydroksyapatyt rozpuszcza się na takich włókien pH i kolagenu są degradowane przez proteazy kwasowe również wydzielane przez te komórki. Końcowe produkty trawienia hydroksyapatytu i kolagenu są endocytowane w osteoklastu, a następnie są uwalniane do płynu śródmiąższowego, które mają być następnie wyeliminowane przez mocz.
Typy tkanek kostnych (typy kości)
Jak można zauważyć w tekście, istnieją dwa rodzaje tkanki kostnej, a mianowicie: kość zwartą lub korową oraz kość beleczkową lub gąbczastą.
Pierwsza stanowi 80% całkowitej masy kości i znajduje się w przepiwce długich kości, które są częściami rurowymi ułożonymi między dwoma końcami (epifysami) tych kości.
Drugi typ kości jest typowy dla kości szkieletu osiowego, takie jak kręgi, kości czaszki i miednicy i żeberka. Znajduje się również w centrum długich kości. Tworzy 20% całkowitej masy kości i ma istotne znaczenie dla regulacji metabolizmu wapnia.
Bibliografia
- Berne, r., & Levy, m. (1990). Fizjologia. Mosby; Międzynarodowa edycja ED.
- Di Fiore, m. (1976). Normalne atlas histologii (2 wyd.). Buenos Aires, Argentyna: The Redaktorial Athenaeum.
- Doubek, r. W. (1950). Histologia o wysokiej wydajności (2 wyd.). Philadelphia, Pensylwania: Lippinott Williams & Wilkins.
- Fox, s. Siema. (2006). Ludzka psychologia (9 wyd.). Nowy Jork, USA: McGraw-Hill Press.
- Gartner, L., & Hiatt, j. (2002). Histology Atlas Tekst (2 wyd.). Meksyk d.F.: Redaktorzy McGraw-Hill Międzyamerykańscy.
- Guyton, a., & Hall, j. (2006). Podręcznik fizjologii medycznej (11 wyd.). Elsevier Inc.
- Johnson, k. (1991). Histologia i biologia komórkowa (2 wyd.). Baltimore, Maryland: National Medical Series for Independent Study.
- Ross, m., & Pawlina, w. (2006). Histologia. Tekst i atlas z skorelowaną biologią komórki i molekularną (Ed.). Lippinott Williams & Wilkins.
- « Kompaktowe cechy kości, struktura, funkcje
- Struktura tlenku żelaza (ii), nomenklatura, właściwości, zastosowania »

