Histoplasma capsulatum
- 1011
- 161
- Filip Augustyn
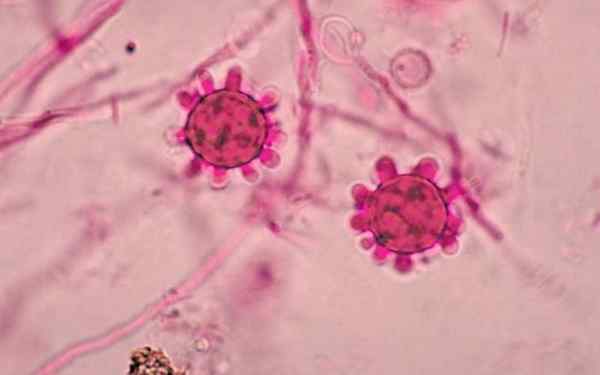
 Dwa macronidy gruźlikowe Histoplasma capsulatum
Dwa macronidy gruźlikowe Histoplasma capsulatum Co to jest Histoplasma capsulatum?
Histoplasma capsulatum Jest to patogenny grzyb dla ludzi i niektórych zwierząt, powodujący histoplazmozę, chorobę zdolną do wytwarzania wewnątrzkomórkowego zakażenia układu siatkowego, który może wpływać na prawie wszystkie tkanki lub narządy organizmu.
Ta infekcja może być zlokalizowana łagodna lub śmiertelna ogólnoustrojowa. Głównie występuje w swojej postaci znajdującej się w płucach, ale w niektórych przypadkach może postępować i rozprzestrzeniać się w kierunku tkanek limfatycznych, śledziony, wątroby, nerków, ośrodkowego układu nerwowego i skóry.
Histoplazmoza jest chorobą farulomatyczną szerokiego rozmieszczenia świata, z preparatem stref umiarkowanych i tropikalnych. W szczególności przypadki zgłoszono w Ameryce, Afryce i Azji, gdzie istnieją obszary endemiczne. W Europie zgłoszono niewiele przypadków we Włoszech, Grecji, Niemczech, Belgii, Holandii, Danii i Rosji.
Jednak największe rozpowszechnienie znajduje się w środkowym regionie Ameryki Północnej, wzdłuż Mississippi i Ohio, Missouri, Illinois, Indiana, Kentucky i Tennessese. W tych miejscach ponad 80% populacji ma pozytywne testy histoplazminy, co wskazuje, że miały one kontakt z grzybem.
Istnieją również rozproszone reflektory w Kanadzie, Meksyku, Panamie, Gwatemali, Hondurasie, Nikaragua, Kolumbii, Peru, Boliwii, Brazylii, Argentynie i Wenezueli.
Cechy Histoplasma capsulatum
- Histoplasma Capsulatum var capsulatum Jest to grzyb dimorficzny: przedstawia dwie formy morfologiczne według temperatury.
- W naturze (życie saprofitu w temperaturze pokojowej) ma postać włókien lub strzępek, podczas gdy w swoim życiu pasożytniczym w organizmie w temperaturze 37 ° C jest prezentowany w postaci drożdży.
- Forma grzybni (nitkowata) tworzy kolonie, które są odtwarzane przez małe i duże konidia.
- W postaci drożdży ma kulisty lub owalny kształt i gemanty o średnicy 2 do 5 µ. Gemacje są zwykle wyjątkowymi wybuchami przez wąską szyję.
- Drożdże są fagocytyzowane przez makrofagi pęcherzykowe, a w nich mogą podróżować do wszystkich tkanek układu siatkowego.
- W tkance blastoconidia są pogrupowane w komórki siatkową, ponieważ grzyb w postaci drożdży jest wymuszony życie wewnątrzkomórkowym i są otoczone aureolą podobną do kapsułki.
Koło życia
Podstawowymi czynnikami, które sprzyjają witalności i trwałości grzyba w przyrodzie, są umiarkowana temperatura, względna wilgotność środowiska wynosząca od 67 do 87% i dobrze obnażone gleby z materią organiczną.
Małe światło jaskiń sprzyja sporulacji grzyba. Często izoluje glebę drobiu, taką jak grube kurczaka.
Może ci służyć: Trichomonas tenax: Charakterystyka, morfologia, cykl życiaNajwyraźniej ptaki ptaków lub nietoperzy zawierają substancje odżywcze dla grzyba, dając przewagę konkurencyjną nad resztą mikroflory lub fauny gleby.
Uważa się, że roztocza mikroficzne obecne w tych glebach mogą wykonywać funkcję dyspersji H. Capsulatum, Poprzez mechanizm czysty (organizm, który wykorzystuje inny do transportu).
Gleby te, po usunięciu przez wykopy, czyszczenie lub wentylacje, które tworzą chmury pyłu, sprawiają, że tysiące zarodników rozprzestrzeniają się w powietrzu.
W ten sposób ludzie i zwierzęta mogą wdychać grzybów, zarażone. Konidia w zarażonej jednostce stają się drożdżami.
Patogeneza
Infekcja ludzka
Chorobę u ludzi można zdobyć w każdym wieku i bez rozróżnienia seksualnego, chociaż choroba występuje częściej u mężczyzn, być może dlatego, że są bardziej narażone.
Rasy lub pochodzenie etniczne nie rozróżniają, podczas gdy postępująca postać choroby jest częstsza u młodych ludzi.
Personel laboratoryjny, który zarządza uprawami lub gruntami do izolacji grzyba, są na stałe narażeni na nabycie infekcji. Również rolnicy, budowniczowie, archeolodzy, guaneros, topografie, górnicy, kopacze jaskini i speleologów.
Ważne jest, aby podkreślić, że choroba nie jest przenoszona z jednej osoby na drugą. U ludzi objawia się na 3 sposoby: pierwotna ostra postać, przewlekła forma kawitaowa i postać rozpowszechniona.
Pierwotna ostra forma
Ludzka wdycha konidia grzyba, które docierają do płuc, a po okresie inkubacji od 5 do 18 dni zlokalizowane zapalenie płuc występuje, gdy staje się drożdżami.
Jeśli grzyb zostaje schwytany przez komórki dendrytyczne, zostaje zniszczony. Ale jeśli jest to naprawione do integrynki i receptorów fibronektyny i są przechwytywane przez fareksoon, przeżywają hamowanie funkcji fagosomu-lizosomu.
Dla tego, Histoplasma capsulatum ustalone żelazo i wapń w celu zneutralizowania pH kwasu fagolisosomu. Wraz z ciągłym wzrostem występuje rozpowszechnianie limfatyczne i rozwój zmian pierwotnych.
Następnie występuje martwica sięganie lub wapnia płuc. Z drugiej strony regionalne guzki limfatyczne stają się zapalne, symulując gruźlicę.
Zmiany są zwykle rozproszone, dyskretne lub szeroko rozpowszechnione (typ miliarny), przejawiony przez wiele zwapnionych ognisk.
W zdecydowanej większości przypadków infekcja nie zmierza w kierunku etapu pierwotnego, pozostawiając tylko zwoju zwapnione jako dowód, a zmiany są całkowicie rozwiązane.
W innych przypadkach infekcja utrzymuje się i może się rozprzestrzeniać. W tego rodzaju infekcji pacjent może być bezobjawowy lub przedstawić pewne objawy kliniczne:
Może ci służyć: acetobacter: Charakterystyka, siedlisko i gatunki główne- Nieproduktywny kaszel,
- duszność,
- ból w klatce piersiowej,
- Krwiak
- sinica.
Podobnie jak w gruźlicy w zwojach, żywotne komórki można reaktywować, szczególnie w przypadku immunosupresji.
Rozpowszechniona forma
Potrzebne jest wysokie obciążenie wdychania konidiów lub powtarzanych wystaw, płuca są konsolidowane, a infekcja postępuje drogą krwiotwórczą, wytwarzając hepatomegaliza.
Objawy kliniczne to:
- gorączka,
- Zaburzenia trawienne,
- duszność,
- Odnoszenie ciężarów,
- niedokrwistość,
- Leukopenia
- uogólniony limfaden.
Czasami może się również zdarzyć:
- zapalenie opon mózgowych,
- zapalenie wsierdzia,
- Wrzody jelitowe lub narządów płciowych
- Choroba Addisona z powodu nadnerczy.
Pierwotna prezentacja skórna powoduje bezbolesną wrzodzie. Leczy sam w ciągu tygodni lub miesięcy.
Można również zaobserwować polimpiczne zmiany skóry:
- grudki,
- Guzki,
- Mollusk,-Green lub fioletowe zmiany,
- Wrzody,
- Ropnie,
- zapalenie tkanki łącznej,
- Zapalenie paniki.
Mogą być również manifestacje jamy ustnej:
- Bolesne wrzody gardła,
- guzki w języku i dziąsłach, a nawet krtani.
Chroniczna postać kawitalia
Zazwyczaj reprezentuje reaktywację pierwotnej zmiany płuc lub postać nieprzerwanego postępu uszkodzenia płucnego.
Tutaj popełnia się system retikuloendotelialny, a objawy kliniczne mogą być podobne do formy rozpowszechnionej.
Zakażenie zwierząt
Kilka zwierząt domowych i dzikich może być zarażonych Histoplasma capsulatum, Jak psy, koty, owce, gęsi, szczury, myszy, mapurity, małpy, lisy, konie, bydło,.
Diagnoza
W zależności od fazy, w której występuje choroba, do diagnozy można zastosować niektóre próbki, takie jak:
Plwocina, płukanie żołądka, płyn mózgowo -rdzeniowy, próbka krwi cytrynianowej lub próbka szpiku kostnego, guzki, podzielone mocz, nakłucie wątroby lub śledziona.
Bezpośredni egzamin
Można przeprowadzić bezpośrednie badanie z Giensą, jeśli chodzi o śmieci.
Z drugiej strony barwienie dif-Quick, Pap Lain lub Wright były przydatne do obserwacji grzyba. W tych preparatach grzyb obserwuje się jako komórki owalne od 2 do 4 µ w dużej jednojądrzastej i na mniejszej skali w obrębie polimorfonuklearnego.
Przyciąć
Histoplasma capsulatum Rozwija się w wzbogaconych mediach, takich jak krew i agar czekoladowy lub w specjalnym medium dla grzybów, takich jak Agar Sabouraud.
Jego wzrost jest powolny (od 10 do 30 dni inkubacji), od 22 do 25º C, aby uzyskać formę grzyba nitkowatego. Mogą być maskowane przez bakterie lub grzyby szybkiego wzrostu.
Może ci służyć: euploadKolonia grzybni wygląda jak biała do pieczonego szarości lub brązu. Na mikroskopie obserwuje się delikatne strzępki, podawane o średnicy 1 do 2 µm i wytwarzają mikrokonidię i makrokonidię.
Po dojrzewaniu kolonii kształt diagnostyczny jest duża makrokonidia gładkich ścian na początku, a następnie staje się szorstka i kolczba, która wahają się od średnicy od 5 do 15 µm.
Ta postać diagnostyczna nazywa się gruźliczkową makrokonidią, ponieważ ma one promieniowe i grube projekcje cyfrowe.
Wykazanie dymorfizmu w laboratorium i przejście od formy nitkowatej do drożdży jest trudnym zadaniem, ale nie niemożliwe, a kolejne uprawy są potrzebne.
Diagnoza różnicowa
To musi Trichophyton Rubrum albo Sporothrix Schencii.
Dzieje się tak zwłaszcza, jeśli zaobserwowane są tylko mikrokonidy, należy dokonać diagnozy różnicowej. Jednak czas i cechy uprawy wyraźne wątpliwości.
Wykrywanie antygenów polisacharydowych
Z drugiej strony można również przeprowadzić diagnozę histoplazmozy z powodu wykrycia antygenów polisacharydowych H. Capsulatum.
Odbywa się to techniką testu radioimmunologicznego w płynie pęcherzyków, moczu i krwi, przydatne zarówno do diagnozy, jak i obserwacji.
Histoplazmina
Jest to test skóry opóźnionej nadwrażliwości, który jest przydatny tylko w badaniach epidemiologicznych, ponieważ mówi tylko wtedy, gdy osoba była w kontakcie z grzybem.
Odporność
Ani limfocyty B, ani przeciwciała nie zapewniają odporności na reinfekcję. W tym sensie limfocyty Th1 są w stanie hamować wzrost wewnątrzkomórkowy, a tym samym kontrolować chorobę.
Właśnie dlatego pacjenci z niedoborem limfocytów T mają tendencję do rozpowszechnionej postaci choroby. Przykładem są pacjenci z AIDS.
Z drugiej strony, spośród 5 znanych serotypów, chemotyp II jest najbardziej zjadliwym szczepem, zdolnym do obniżenia produkcji TNF-α przez obecność glukanów na ścianie komórkowej, zmniejszając odpowiedź immunologiczną gościa przez blokadę receptora β-glukanu znanego jako Dektyna-1.
Leczenie
Pierwotną chorobę można rozwiązać bez leczenia.
W łagodnej chorobie można zastosować itconazol, a w poważnym i rozpowszechnionym sposobie stosuje się cykl amfoterycyny B.
Bibliografia
- Koneman E, Allen S, Janda W, Schreckenberger P, Winn W. (2004). Diagnoza mikrobiologiczna.
- Forbes B, Sahm D, Weissfeld A. (2009). Diagnoza mikrobiologiczna Bailey & Scott.
- Arenas, r. Ilustrowana mikologia medyczna. (2014). MC Graw Hill.

