Objawy padaczki płacy czasowego, przyczyny, leczenie
- 4441
- 93
- Estera Wojtkowiak
Padaczka płatków czasowych Jest to rodzaj padaczki, która pochodzi z płatów czasowych mózgu, ważnych obszarów w pamięci, języku i przetwarzaniu emocjonalnym. Kiedy wystąpią napady, mogą pojawić się zmiany w tych funkcjach.
Niektóre z przejawów tego rodzaju padaczki to dziwne uczucia, takie jak strach lub euforia, déjà vu, halucynacje lub dysocjacja. Po kryzysie mogą pojawić się problemy z pamięcią, a nawet afazję.

Ten rodzaj padaczki jest jednym z najczęstszych i jednocześnie złożonych. Wydaje się, że obejmuje 40% wszystkich przypadków padaczki, chociaż liczby te wydają się różnić w różnych badaniach.
Termin „padaczka tymczasowego płata” został oficjalnie ustanowiony w 1985 r. Przez Międzynarodową Ligę przeciwko Epilepsji (ILAE). Zastosowano go do zdefiniowania stanu, który wyróżnia się w celu pojawienia się powtarzających się kryzysów z przyśrodkowego lub bocznego płata skroniowego. Jednak neurolog John Hughlings Jackson wspomniany już w 1881 roku.
[TOC]
Charakterystyka
Padacznia płata skroniowego jest rodzajem częściowej padaczki, to znaczy wpływającego na betonowy obszar mózgu (w przeciwieństwie do uogólnionego, który obejmuje mózg jako całość).
Powiązane napady mogą być proste częściowe, w których dana osoba jest świadoma; lub złożone częściowe, gdy nastąpi utrata przytomności.
Ogólnie rzecz biorąc, poród, poród i rozwój osób z padaczką płata czasowego są normalne. Zwykle pojawia się pod koniec pierwszej dekady życia lub na początku drugiego, po wczesnym uszkodzeniu mózgu lub gorączce.
Większość pacjentów reaguje na leczenie odpowiednimi lekami przeciwpadaczkowymi. Jednak około jedna trzecia pacjentów nie poprawia się wraz z tymi lekami i może ponieść zmiany w pamięci i nastroju.
W tych przypadkach interwencja chirurgiczna towarzyszy rehabilitacji neuropsychologicznej.
Rozpowszechnienie padaczki płata czasowego
Według Téllez Zenteno y Ladino (2013), istnieje niewiele danych na temat występowania tego rodzaju padaczki. Według badań opublikowanych w 1975 r. Padaczka płata czasowego pojawia się u 1,7 na 1000 osób.
U pacjentów z padaczką częściową (która obejmuje tylko jeden obszar ograniczonego mózgu), od 60% do 80% mają padaczkę płacy czasowej.
Jeśli chodzi o badania populacji, w jednym opublikowanym w 1992 r. Zaobserwowano, że wpłynęło to na 27% pacjentów z padaczką. Podczas gdy w innym wskazali rozpowszechnienie 66% padaczek.
Nie stwierdzono różnic między mężczyznami i kobietami w odniesieniu do częstotliwości tego rodzaju padaczki, chociaż wiadomo, że kryzys padaczki są bardziej prawdopodobne, gdy kobiety miesiączkują.
Powoduje
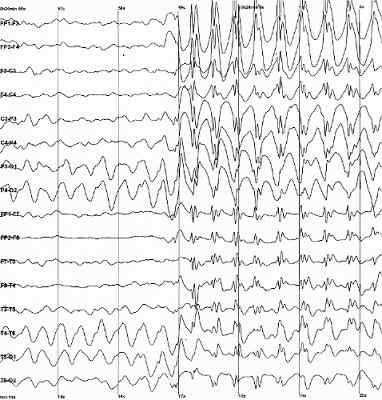
 Pepteptyczne wyładowania piku i fali monitorowane za pomocą elektroencefalografii. Źródło: Der Lange [domena publiczna]
Pepteptyczne wyładowania piku i fali monitorowane za pomocą elektroencefalografii. Źródło: Der Lange [domena publiczna] W niektórych przypadkach padaczki zmiany można zidentyfikować z rezonansem magnetycznym lub z badaniami histopatologicznymi. Jednak w innych przypadkach można zidentyfikować wszelkie obserwowalne nieprawidłowości, co utrudniałoby diagnozę i leczenie.
Co dzieje się w mózgu, gdy nastąpi atak padaczkowy? Wygląda na to, że podczas snu i cykli czuwania aktywność elektryczna naszych komórek mózgowych jest różna.
Może ci służyć: +100 wyrażePo zmianie aktywności elektrycznej grupy neuronów może pojawić się kryzys padaczkowy. W padaczce płacy czasowej ta nienormalna aktywność występuje w jednym z płatów czasowych.
 Tymczasowy płat
Tymczasowy płat Padacznia tymczasowego płata może być znana lub mieć sporadyczny wygląd. Wydaje się, że przyczyną są głównie:
Stwardnienie hipokampowe
Jest to utrata pewnej grupy neuronów w hipokampie, bardzo ważny obszar zlokalizowany w płatach skroniowym. W szczególności występują w jądrach neuronalnych zwanych Ca4, Ca3 i Ca1.
 Hipokamp
Hipokamp Jak nastąpi ta strata? Najwyraźniej może to wynikać z genetycznego predyspozycji lub niedotlenienia okołoporodowego (brak tlenu w mózgu, który występuje podczas porodu). To spowodowałoby obrażenia hipokampa, które ułatwia kryzysy gorączkowe w dzieciństwie.
Również w niektórych badaniach zasugerowano, że może to wynikać z złego rozwoju hipokampa związanego z późniejszym uszkodzeniem (infekcja lub uraz).
Urazy, infekcje lub zawały
Mogą ułatwić pojawienie się traumatycznych zmian mózgu padaczki w dzieciństwie, infekcji, takich jak zapalenie opon mózgowych lub zapalenie mózgu, zawały mózgowe lub zespoły typu genetycznego.
Najczęstszym czynnikiem ryzyka jest doznanie napadów spowodowanych wysoką gorączką w przeszłości. W rzeczywistości dwie trzecie pacjentów z tego rodzaju padaczką miało napady gorączki bez zakażenia przed pojawieniem się kryzysów padaczkowych.
Te kryzysy charakteryzują się dłuższym niż zwykle, około 15 minut lub więcej. Wyróżniają się również powodując oczywiste nieprawidłowości neurologiczne, takie jak dziwne pozycje lub osłabienie w pewnej kończynie.
Inni
- Niskie guzy mózgu, które wpływają na płat czasowy.
- Wrodzone wady rozwojowe naczyń krwionośnych mózgu.
- Zmiany gliotu, to znaczy te, które wytwarzają gojenie lub glejozę hipokampa.
Objawy
Najczęstszymi objawami padaczki płata skroniowego są aury i deficyty pamięci.
Auras
Aury pojawiają się w 80% padaczkowych kryzysów płata skroniowego. Składają się z dziwnych odczuć, które działają jako alarm, wskazując na początek kryzysu konwulsyjnego.
Aura jest częściowym lub centralnym atakiem, który nie szkodzi świadomości pacjenta i ma różne przejawy. Na przykład postrzeganie zapachów, smaków, doświadczania halucynacji wizualnych lub iluzji percepcyjnych. Sensacja zawrotów głowy jest również zawarta w tej grupie.
Pacjenci mogą zobaczyć obiekty wokół ciebie mniejsze niż normalnie (mikropsyjne) lub rozszerzone (makropsy) lub przechwytywać zniekształcenia w postaci i odległości elementów pożywki.
Najwyraźniej aury węchowe wskazują na możliwe istnienie guza w płatach skroniowym.
Objawy regionalne
Jako zmiany tętna, skóry kurczaka lub zwiększonego pocenia się. Są to również powszechne dyskomfort przewodu pokarmowego lub „motyle w żołądku”.
Objawy psychiczne
Jak déjà vu (czując, że już żył w tej samej sytuacji) lub Jamais vu (w przeciwnym razie nie rozpoznaje czegoś, czego już doświadczył).
Oprócz depersonalizacji (być oderwanym od siebie), poczucie nierzeczynienia lub nagłego pojawienia się strachu lub niepokoju. Te dwa ostatnie objawy są związane z napadami pochodzącymi z migdałków mózgowych.
Może ci służyć: środowisko ochronne Migdałki mózgowe (żółty)
Migdałki mózgowe (żółty) Są przypadki, w których niektórzy pacjenci obserwowali własne ciało z zewnątrz, jakby „zostawili”.
Objawy strat świadomości
Z drugiej strony, gdy kryzysy padaczkowe związane z płatem skroniowym są złożone (z utratą przytomności) mogą trwać 30 sekund do 2 minut. Objawy, które mogą się pojawić, to:
- Rozszerzone uczniowie i stały wygląd.
- Niemożność reagowania na bodźce.
- Wielokrotnie żuj lub przełykaj, a także kliknij usta.
- Dziwne i powtarzalne ruchy palców.
Objawy te mogą ewoluować do uogólnionych tonik-klonicznych napadów. Są najbardziej typowe dla padaczki i charakteryzują się silną sztywnością ciała, a następnie niekontrolowanym ruchom rytmicznym.
Po ataku padaczkowym
Po przejęciu epileptycznego ataku płata skroniowego objawy takie jak:
- Zamieszanie i trudności w mówieniu.
- Amnezja, to znaczy problemów z zapamiętaniem tego, co wydarzyło się podczas kryzysu. Możliwe, że pacjent nie wie, co się stało i nie zdaje sobie sprawy, że miał atak.
- Nadmierna senność.
Rodzaje padaczki do płata czasowego
Istnieją dwa główne rodzaje padaczki do płata skroniowego
Padacznia środkowego płata czasowego
Jest to ten, który obejmuje środkowe lub wewnętrzne struktury płata skroniowego i jest najczęstszym podtypem. W rzeczywistości przypuszczają, że 80% wszystkich padaczek płata czasowego.
Zwykle wpływa na hipokamp lub bliskie struktury. Zazwyczaj jest to spowodowane stwardnieniem hipokampowym i jest oporne na leki.
Neokortyka padaczkowa
To jest ten, który obejmuje najbardziej zewnętrzną część płata skroniowego. Są one powiązane ze złożonymi halucynacjami, takimi jak muzyka, głosy lub krzyki i zmiany języka.
Diagnoza
Specjaliści mogą dokonać przybliżonej diagnozy poprzez objawy opisane przez pacjentów.
Jednak, aby dokonać niezawodnej i dokładnej diagnozy, badania mózgu rezonansu magnetycznego (RM) są używane do obserwowania, czy istnieją nieprawidłowości, które mogą być związane z padaczką płata skroniowego.
Niezbędne jest również wykonanie elektroencefalogramu, który mierzy aktywność elektryczną mózgu. Dzięki temu można wykryć, gdzie znajduje się zmieniona aktywność elektryczna.
Leczenie
Leki przeciwpadaczkowe
Zdecydowana większość pacjentów (od 47 do 60%), którzy mają kryzysy ogniskowe w płatach skroniowych.
Niektóre z najnowszych i najmniej wtórnych objawów i interakcji z innymi substancjami są: okskarbazepina, gabapentyna, toppiramat, pregabalina, vigabatria itp.
Należy zauważyć, że kobiety w ciąży nie mogą przyjmować tego rodzaju leków, ponieważ zwiększają ryzyko wad rozwojowych płodu. Są jednak pacjenci, którzy nie reagują na tego rodzaju leki i mogą manifestować problemy z pamięcią i ważne pogorszenie jakości życia.
Ponadto może się zdarzyć, że skutki uboczne tych leków są zbyt denerwujące. Niektóre z najczęstszych to zawroty głowy, zmęczenie lub przyrost masy ciała.
Stymulacja nerwu Vago
Alternatywą dla leków i operacji jest stymulacja nerwu Vago, która jest ważna dla pacjentów w ciągu 12 lat. Chodzi o wszczepienie urządzenia stymulującego klatkę piersiową, umieszczanie elektrody w lewym niejasnym nerwu.
Może ci służyć: rodzaje uczenia się i ich cechy (z przykładami)To urządzenie, o wysokiej częstotliwości stymulacji, wydaje się powodować zmniejszenie kryzysów między 25-28% w ciągu pierwszych 3 miesięcy. Ten odsetek wzrasta do 40% każdego roku, który jest przeprowadzany.
Jak mogą pojawić się objawy wtórne, kaszel, rum, parstestie, dysfagia (trudności w połykaniu) lub duszność (problemy z oddychaniem); Ale tylko wtedy, gdy urządzenie jest włączone.
Co ciekawe, dokładny mechanizm, za pomocą którego stymulacja nerwu Vago wywiera ten efekt, jest nieznany.
Interwencja chirurgiczna
Metody chirurgiczne można wybrać, jeśli padaczka jest poważna, nie jest rozwiązana w przypadku żadnego innego leczenia, a obszar mózgu powodujący problem jest dobrze zlokalizowany.
Obecnie, jeśli przyczyną jest stwardnienie hipokampowe, można ją wykryć za pomocą rezonansu magnetycznego i rozwiązania przez operację. Electroencefalogram oznaczałby również zmienioną aktywność elektryczną w tym obszarze.
Istnieją dwa rodzaje interwencji chirurgicznej zgodnie z lokalizacją padaczki: lobektomia skroniowa przednia i podtrzymanie zbiorcze.
Po tego rodzaju interwencji stwierdzono, że 70% pacjentów było wolnych od kryzysu, bez ważnych późniejszych powikłań. Nawet w badaniu, w którym praktykowali hipokampektomie migdałków, odsetek dobrych wyników wynosił 92%.
Prognoza pacjenta
W porównaniu z populacją ogólną pacjenci z padaczką płata skroniowego mają wyższy poziom zachorowalności i śmiertelności. Można to powiązać z najwyższym wskaźnikiem wypadków, jaki mają te osoby podczas wchodzenia w kryzys i utratą przytomności.
Z drugiej strony ci pacjenci mają 50 razy większe ryzyko nagłej śmierci z powodu „nieoczekiwanej nagłej śmierci padaczki”. Czynnikiem ryzyka tego jest obecność uogólnionych tonik-klonicznych napadów.
Jednak wraz z operacją ryzyko śmierci zmniejszyłoby się, stając się śmiertelnością porównywalną z zagrożeniem ogólnej populacji. Dobrym wskaźnikiem poprawy u pacjenta jest brak kryzysów padaczkowych 2 lata po interwencji chirurgicznej.
Pacjenci z padaczką płata skroniowego mogą również cierpieć z powodu problemów z pamięcią i nastrojem (zaburzenia afektywne, tendencje samobójcze ...). To utrudnia ich jakość życia, wybierając wielu pacjentów do izolacji.
Dlatego ważne jest, aby pacjenci z padaczką poszli do klinik neuropsychologicznych. W ten sposób byłoby to starane do utrzymania zdolności poznawczych, emocji i funkcjonalności osoby w jej codzienności jak najwięcej.
Bibliografia
- Aharya, v., Aharya, J., & Lüders, H. (1998). Aury padaczkowe węchowe. Neurology, 51 (1), 56-61.
- Cornejo Ochoa, j.W. i Toro Pérez, m.I. (2011). Tymczasowe padaczki płata. Liga kubańska przeciwko padaczce.
- Téllez-Zenteno, J. F., & Ladino, L. D. (2013). Tymczasowa padaczka: aspekty kliniczne, diagnostyczne i leczenia. Rev Neurol, 56 (4), 229-242.
- Tymczasowa epilepsja płata. (S.F.). Pobrano 30 grudnia 2016 r. Z Fundacji Epilepsji: epilepsja.com.
- Tymczasowa epilepsja płata. (29 kwietnia 2014). Uzyskane z Medscape: Emedicine.Medscape.com.
- Tymczasowe zajęcie płata. (25 czerwca 2014). Uzyskane z Mayoclinic: Mayoclinic.org.

